Glandele paratiroide
| Acest articol are nevoie de ajutorul dumneavoastră. Puteți contribui la dezvoltarea și îmbunătățirea lui apăsând butonul Modificare. |
| Acest articol sau această secțiune are bibliografia incompletă sau inexistentă. Puteți contribui prin adăugarea de referințe în vederea susținerii bibliografice a afirmațiilor pe care le conține. |
| Acest articol este scris parțial sau integral în limba engleză. Puteți contribui la Wikipedia prin traducerea lui sau chiar și a altora care v-ar putea interesa. |
| Glandele paratiroide | |
 Diagram showing structures in the human neck. The four green shaded areas represent the most common position of the parathyroid glands, which are generally four in number and situated behind the lateral lobes of the thyroid gland (shaded orange). | |
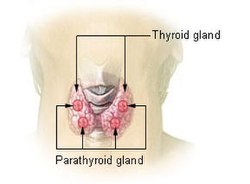 Thyroid and parathyroids as viewed from the front of the neck | |
| Detalii | |
|---|---|
| Latină | glandula parathyreoidea inferior, glandula parathyreoidea superior |
| Originea embrionară | neural crest mesenchyme and third and fourth pharyngeal pouch endoderm |
| Sistem | Endocrin |
| superior thyroid artery, inferior thyroid artery, | |
| superior thyroid vein, middle thyroid vein, inferior thyroid vein, | |
| middle cervical ganglion, inferior cervical ganglion | |
| pretracheal, prelaryngeal, jugulodigastric lymph nodes | |
| Resurse externe | |
| Gray's | p.1271 |
| TA | A11.4.00.001 |
| FMA | 13890 |
| Terminologie anatomică | |
Glandele paratiroide (glandulae parathyroideae), sau corpusculii epiteliali, se dezvoltă din recesele branhiale III și IV. Sunt cele mai mici glande cu secreție internă, având masa de aproximativ 0,05 g fiecare. În număr de patru, două superioare și două inferioare, se află pe fața posterioară a fiecăruia din lobii laterali ai glandei tiroide, în interiorul capsulei fibroase, dependență a fasciei cervicale mijlocii. Sunt formate din stromă conjunctivă și țesut glandular. Hormonul paratiroidian - parathormonul - reglează metabolismul calciului și fosforului; stimulează osteoclastele și destrucția țesutului osos, acționând la nivel intestinal, renal și osos.

Disfuncții
modificare- Hiperfuncția glandei duce la asimilarea catabolismului osos, creșterea calcemiei, depunere de calciu în pereții vaselor și țesuturile moi (ligamente, articulații, hipoderm), apariția calculilor renali;
- Hipofuncția duce la hiperexcitabilitate neuromusculară, scăderea calcemiei, crampe musculare, tetanie.