Carcinom
| Carcinom | |
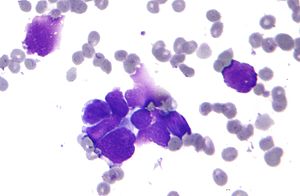 Micrograf al unui carcinom pulmonar primar mic, un tip de carcinom. Celulele canceroase grupate constau în principal din nucleu (purpuriu); ele au doar o margine limpede de citoplasmă. Înconjurate de un înveliș pal, celulele discoide sunt eritrocite. Specimen citopatologic. | |
| Specialitate | Oncologie |
|---|---|
| Clasificare și resurse externe | |
| ICD-10 | C80 |
| ICD-11 | |
| ICD-O | 8010-8580 |
| MeSH ID | D002277 |
| Modifică date / text | |
Carcinomul este un tip de cancer care se dezvoltă din celulele epiteliale.[1] În mod specific, un carcinom este un cancer care începe în țesutul care căptușește partea interioară sau exterioară a corpului și care se dezvoltă, în general, din celule provenind din endoderm, mezoderm sau ectoderm.[2]
Carcinoamele apar atunci cand ADN-ul unei celule este deteriorat sau modificat și celula începe să crească incontrolabil și să devină malignă. Termenul provine din grecescul καρκίνωμα „karkinoma” ce înseamnă inflamare, ulcer sau cancer, el însuși derivat din cuvântul karkinos ce înseamnă „crab”.[3]
Clasificare
modificarePână în anul 2004 nu a fost elaborat niciun sistem de clasificare simplu și cuprinzător care să fie acceptat în cadrul comunității științifice. În mod tradițional, cu toate acestea, tumorile maligne au fost în general clasificate în diferite tipuri, folosind o combinație de criterii, inclusiv:
tipul de celule din care începe:
- Celule epiteliale ⇨ carcinom
- Celule mezenchimale non-hematopoietice ⇨ sarcom
- Celule hematopoietice
- celule derivate din măduva osoasă care se maturizează în mod normal în sânge ⇨ Leucemie
- celule derivate din măduva osoasă care se maturizează în mod normal în sistemul limfatic ⇨ Limfom
- Celule germinale ⇨ Germinom
Alte criterii care joacă un rol în diagnosticarea cancerului sunt:
- Gradul în care celulele maligne se aseamănă cu omoloagele lor normale, netransformate
- aspectul țesuturilor locale și a arhitecturii stromale
- localizarea anatomică în care apar tumorile
- caracteristici genetice, epigenetice și moleculare
Carcinom In situ
modificareTermenul de carcinom in situ (sau CIS) este un termen pentru celulele care sunt în mod semnificativ anormale, dar nu cancerigene.[4] Ele nu sunt astfel, de obicei, carcinoame.[5]
Patogeneză
modificareCancerul apare atunci când o singură celulă precursoare acumulează mutații și alte modificări în ADN, histone și alți compuși biochimici care alcătuiesc genomul celulei. Genomul celulei controlează structura componentelor biochimice ale celulei, reacțiile biochimice care au loc în interiorul celulei și interacțiunile biologice ale celulei cu alte celule. Anumite combinații de mutații în celulele precursoare determină în cele din urmă ca acea celulă (numită, de asemenea, celulă stem) să prezinte proprietăți celulare maligne, anormale, care, atunci când apar împreună, sunt considerate cancerigene, inclusiv:
- capacitatea de a continua să se dividă perpetuu, producând o creștere exponențială (sau aproape exponențială) a numărului de noi „celule fiice” maligne canceroase (mitoză necontrolată);
- capacitatea de a penetra suprafața normală a corpului și de a pătrunde prin sau în unele țesuturi sau structuri apropiate (invazivitatea locală);
- capacitatea de a se răspândi în alte părți ale organismului (metastază) prin penetrarea sau pătrunderea în vasele limfatice (metastază regională) și/sau în vasele de sânge (metastază la distanță).[6]
Dacă acest proces de creștere continuă, invazie locale și regionale și a metastazelor la distanta nu este oprit printr-o combinație de stimulare a imunologice de apărare și tratament medical, intervenții, rezultatul final este că gazda suferă o continuă creștere povara de celule tumorale de-a lungul corpului. În cele din urmă, tumora povară din ce în ce interferează cu normal funcții biochimice efectuate de către gazdă organe, și moartea , în cele din urmă rezultă.
Cauza mutațiilor
modificareCauzele principale probabile ale mutațiilor în cazul carcinoamelor este deteriorarea ADN-ului.[7] De exemplu, în cazul cancerului pulmonar, deteriorarea ADN-ului este cauzată de agenții existenți în fumul de tutun genotoxic exogen (de exemplu, acroleina, formaldehida, acrilonitril, 1,3-butadienă, acetaldehidă, oxid de etilenă și izopren).[8] Deteriorarea endogenă a ADN-ului (cu cauze metabolice) este, de asemenea, foarte frecventă, apărând, în medie, mai mult de 60.000 de ori pe zi în genomul celulelor umane (vezi, de asemenea, deteriorarea ADN-ului (în mod natural)). Deteriorările cauzate endogen și extern se pot transforma în mutații prin sinteza inexactă (TLS) sau repararea inexactă a ADN-ului (de exemplu, prin recombinarea neomologă a capetelor).
Diagnosticare
modificareCarcinoamele pot fi definitiv diagnosticate prin biopsie, inclusiv prin aspirație cu ac fin (FNA), biopsia umflăturii sau eliminarea subtotală a unui singur nodul.[9] Examinarea microscopică de către un patolog este necesară apoi pentru identificarea caracteristicilor arhitecturale celulare, moleculare sau ale țesuturilor ale celulelor epiteliale.
Unele carcinoame sunt numite după celule lor de origine sau presupusele celule de origine (de exemplu carcinom hepatocelular, carcinom cu celule renale).
Stadii
modificareIdentificarea stadiilor carcinomului se referă la procesul combinării examinării fizice/clinice, analizarea patologică a celulelor și țesuturilor, tehnici chirurgicale, analize de laborator și imagistică pentru a obține informații cu privire la dimensiunea neoplasmului și gradul de invazie și metastazare.
Carcinoamele sunt, de obicei, numerotate cu cifre Romane. În cele mai multe clasificări, carcinoamele aflate în stadiul I și stadiul II sunt confirmate atunci când tumora a fost găsită mică și/sau extinsă doar la structurile locale. Carcinoamele aflate în stadiul III s-au extins la ganglionii limfatici, țesuturi și/sau structuri regionale, în timp ce tumorile în stadiul IV s-au metastazat deja prin sânge la țesuturi sau organe îndepărtate.
În unele tipuri de carcinoame, tumorile în stadiul 0 descriu carcinoame in situ și carcinoame ascunse detectabile numai prin examinarea sputei din celulele maligne (în carcinoamele pulmonare).
În sistemele cele mai recente de clasificare a stadiilor, substadiile (a, b, c) sunt tot mai frecvent utilizate pentru a defini mai bine grupuri de pacienți cu un prognostic similar sau opțiuni de tratament similare.
Epidemiologie
modificareDeși cancerul este considerat o boală a bătrâneții, copiii pot dezvolta, de asemenea, cancer.[10] Spre deosebire de adulți, carcinoamele sunt extrem de rare la copii.[necesită citare].
Cei doi cei mai mari factori de risc ai carcinomului ovarian sunt vârsta și istoria medicală a familiei.[11]
Referințe
modificare- ^ Lemoine, Nigel Kirkham, Nicholas R. (). Progress in pathology. London: Greenwich Medical Media. p. 52. ISBN 9781841100500.
- ^ „Definition of Carcinoma”. Arhivat din original la . Accesat în .
- ^ Oxford English Dictionary, 3rd edition, s.v.
- ^ Chang, Alfred (). Oncology: An Evidence-Based Approach. Springer. p. 162. ISBN 9780387310565.
- ^ Looijenga, LH; Hersmus, R; de Leeuw, BH; Stoop, H; Cools, M; Oosterhuis, JW; Drop, SL; Wolffenbuttel, KP (). „Gonadal tumours and DSD”. Best practice & research. Clinical endocrinology & metabolism. 24 (2): 291–310. doi:10.1016/j.beem.2009.10.002. PMID 20541153.
- ^ „Carcinoma”. Academic Press Dictionary of Science and Technology.
- ^ Bernstein C, Prasad AR, Nfonsam V, Bernstein H. (2013). DNA Damage, DNA Repair and Cancer, New Research Directions in DNA Repair, Prof. Clark Chen (Ed.), ISBN: 978-953-51-1114-6, InTech, http://www.intechopen.com/books/new-research-directions-in-dna-repair/dna-damage-dna-repair-and-cancer
- ^ „A novel application of the Margin of Exposure approach: segregation of tobacco smoke toxicants”. Food Chem Toxicol. 49 (11): 2921–2933. . doi:10.1016/j.fct.2011.07.019. PMID 21802474. Mai multe valori specificate pentru
|pmid=și|PMID=(ajutor); Mai multe valori specificate pentru|DOI=și|doi=(ajutor) - ^ Wagman LD (). „Principles of Surgical Oncology”. În Pazdur R, Wagman LD, Camphausen KA, Hoskins WJ. Cancer Management: A Multidisciplinary Approach (ed. 11th). Arhivat din original la . Accesat în .
- ^ Kuriakose MA, Hicks WL, Loree TR, Yee H (august 2001). „Risk group-based management of differentiated thyroid carcinoma”. J R Coll Surg Edinb. 46 (4): 216–23. PMID 11523714. Arhivat din original la .
- ^ „Ovarian Cancer: An Overview”. American Family Physician.
Legături externe
modificare- Materiale media legate de Carcinom la Wikimedia Commons